登革熱是一種蚊子傳播的病毒性疾病,近年來迅速傳播到世衛組織所有區域。 登革熱病毒由雌性蚊子傳播,主要是埃及伊蚊,少量是白紋伊蚊。 這種蚊子傳播基孔肯雅熱、黃熱病和寨卡病毒。 登革熱在熱帶地區很普遍,其嚴重程度因氣候指標以及社會和環境因素而異。
登革熱會導致多種疾病,從具有亞臨床症狀的疾病(人們甚至可能不知道自己被感染)到感染者出現嚴重的流感樣症狀。 雖然重症登革熱不太常見,但有些人可能會感染它,並且可能與嚴重出血、器官衰竭和/或血漿滲漏相關的許多並發症有關。 如果處理不當,因感染這種發燒而死亡的風險會增加。 它於上世紀五十年代在泰國和菲律賓出現登革熱流行期間首次被發現。 今天,嚴重的登革熱影響著亞洲和拉丁美洲的大多數國家,並已成為這兩個地區兒童和成人住院和死亡的主要原因。
登革熱是由黃病毒引起的。引起登革熱的病毒有四種不同的血清型,儘管彼此密切相關(DENV-1、DENV-2、DENV-3 和 DENV-4)。 據信,患者從 HIV 感染中康復後,他將獲得針對所感染類型的終生免疫力,儘管在康復後獲得的針對其他類型的交叉免疫仍然是部分和暫時的。 隨後感染其他類型的病毒(繼發感染)會增加重症登革熱的風險。
登革熱具有與四種病毒血清型相關的獨特流行病學模式。 這些血清型可以在一個地區內共同傳播,事實上,許多國家都嚴重流行所有四種病毒血清型。 登革熱對人類健康以及全球和國家經濟都產生了驚人的影響。 感染登革熱的旅行者經常將發燒病毒從一個地方帶到另一個地方; 當這些新地區出現易感病媒時,當地傳播很可能會發生。
全球負擔
近幾十年來,全世界的登革熱發病率急劇上升。 大多數病例沒有症狀或症狀輕微且可以自我管理,因此實際病例數報告不足。 許多病例也被誤診為其他發熱性疾病[1]。
一個模型估計每年有 390 億例登革熱病毒感染病例(95-284 億例的 528% 置信區間),其中 96 萬例(67-136 億例)有明顯的臨床症狀。(無論嚴重程度如何)疾病是)。 另一項估計登革熱流行率的研究表明,估計有 3.9 億人有感染髮燒病毒的風險。 儘管在 129 個國家/地區存在高感染風險 [3],但亞洲承受了其實際負擔的 70% [2]。
在過去二十年中,向世衛組織報告的登革熱病例數增加了 8 倍多,從 430 年的 505 例增加到 2000 年的 2.4 萬多例和 2010 年的 5.2 萬例。報告的死亡人數也有所增加。報告在 2019 年至 2000 年期間來自2015 人死亡至 960 人死亡,尤其是在年輕群體中。 4032 年和 2022 年期間,病例總數似乎有所減少,報告的死亡人數也是如此。 但是,此數據尚不完整,COVID-2021 大流行也可能導致許多國家無法報告病例。
過去二十年總病例數出現這種驚人的增長,部分原因是國家記錄和向衛生部和世衛組織報告登革熱病例的做法發生了變化。 但它也代表各國政府認識到登革熱的負擔以及報告其負擔的重要性。
登革熱分佈和爆發率
1970年以前,只有9個國家經歷過嚴重的登革熱疫情。 今天,這種疾病在世衛組織非洲、美洲、東地中海、東南亞和西太平洋區域的 100 多個國家流行。 美洲、東南亞和西太平洋地區受影響最大,亞洲承擔了全球70%的負擔。
除了隨著疾病傳播到新的地區而增加的病例數外,還會發生爆炸性疫情。 現在歐洲可能爆發登革熱疫情; 2010 年,法國和克羅地亞首次報告了該病的本地傳播,並在其他 3 個歐洲國家發現了輸入性病例。 2012年,葡萄牙馬德拉島爆發登革熱疫情,造成2000多人感染,葡萄牙本土和歐洲其他10個國家均發現輸入性病例。 現在觀察到歐洲少數國家每年都有單純病例。
2019 年是世界上報告的登革熱病例數量最多的一年。 世衛組織所有區域均受到影響,阿富汗首次出現登革熱傳播記錄。
僅美洲地區就報告了 3.1 萬例病例,其中超過 25,000 例被歸類為重症病例。 儘管病例數量驚人,但由此造成的死亡人數低於上一年。
亞洲的孟加拉國(000 101 例)、菲律賓(000 420 例)、越南(000 320 例)和馬來西亞(000 131 例)報告的病例數有所增加。
2020 年,登革熱影響了多個國家,厄瓜多爾、印度尼西亞、巴西、孟加拉國、泰國、東帝汶、庫克群島、斯里蘭卡、新加坡、蘇丹、馬約特島(法國)、馬爾代夫、毛里塔尼亞、尼泊爾、印度和也門。 2021年,登革熱繼續影響巴拉圭、巴西、秘魯、庫克群島、留尼汪島、菲律賓、越南、斐濟、哥倫比亞、肯尼亞和印度。
COVID-19 大流行給醫療保健和管理系統帶來了巨大壓力。 世衛組織強調了在這次大流行期間持續努力預防、檢測和治療登革熱和其他節肢動物傳播疾病等病媒傳播疾病的重要性,這導致一些國家的病例數量激增,使城市居民更加脆弱對這些病... COVID-19 大流行和登革熱的影響相結合,可能對弱勢群體造成嚴重後果。
疾病傳播
它通過暴露於蚊蟲叮咬傳播
該病毒通過受感染的雌性蚊子(主要是埃及伊蚊)的叮咬傳播給人類。 屬於伊蚊的其他物種也可以成為該疾病的媒介,但與埃及伊蚊相比,它們對傳播的貢獻較小。
蚊子以感染登革熱病毒的人的血液為食後,病毒在進入其次級組織(包括唾液腺)之前在其中腸中繁殖。 蚊子從攝入病毒到實際將病毒傳播給新宿主所花費的時間稱為外部潛伏期。 如果環境溫度介於 8 和 12 攝氏度之間 [25-28],則這段時間大約持續 4 到 6 天。 外部潛伏期的變化不僅受環境溫度的影響; 相反,許多因素,例如每日溫度波動的幅度 [7、8]、病毒的基因型 [9] 和初始病毒濃度 [10] 也可以改變蚊子傳播病毒所需的時間。 一旦蚊子具有傳染性,它就能夠在其餘生中傳播病毒。
從人到蚊子的傳播
蚊子可以從血液中攜帶登革熱的人身上感染登革熱。 這可能是感染有症狀的登革熱的人、尚未表現出感染症狀的人,甚至是從未表現出感染症狀的人 [11]。
感染可在人出現症狀前兩天 [5、11] 和退燒兩天后從人傳播給蚊子 [12]。
蚊子感染該病的可能性隨著患者血液中病毒含量高、體溫高而增加。 相比之下,登革熱病毒特異性抗體的血液水平越高,蚊子感染的可能性越低 (Nguyen et al. 2013 PNAS)。 該病毒會在大多數人的血液中保留 4 至 5 天,但其存活時間可能長達 12 天 [13]。
感染從母親傳染給胎兒
登革熱病毒在人與人之間傳播的主要方式是通過其蚊媒。 然而,有證據表明病毒有可能從母親(孕婦)傳播給胎兒,儘管病毒從母親傳播給胎兒的比率似乎很低,因為這種傳播方式存在風險似乎與懷孕期間感染登革熱的時間有關 [14-17]。 如果母親在懷孕期間已經感染登革病毒,她的嬰兒可能會早產,並可能出現低出生體重和胎兒宮內窘迫[18]。
其他傳播方式
通過血液製品、器官捐獻和輸血傳播的罕見病例已有報導。 同樣,也有記錄在蚊子中傳播病毒的卵巢病例。
矢量生態學
埃及伊蚊是登革熱的主要傳播媒介。 可在樹洞、鳳梨等天然容器中繁殖,但已適應城市棲息地,主要在人造容器中繁殖,包括水桶、陶罐、廢棄容器、舊輪胎、集水箱等,使登革熱成為人口稠密的城市中心的隱患。 白天蚊子進食; 它的刺痛期在清晨和日落前的傍晚達到高峰 [19]。 雌性埃及伊蚊在每兩次產卵期間都會叮咬數次,這會導致成群的感染個體 [20]。 一旦產下,這些卵可以在乾燥條件下存活數月,並在與水接觸後孵化。
白紋伊蚊是登革熱的次要媒介,流行於美利堅合眾國超過 32 個州和歐洲地區超過 25 個國家,這主要是由於舊輪胎(蚊子的繁殖棲息地)和其他商品(如鐵線蓮)。 它更喜歡在靠近茂密植被(包括種植園)的地方繁殖,並且與農村工人感染風險增加有關,例如橡膠和油棕種植園的工人,但它也被證明可以在城市地區繁殖。 白紋伊蚊的特點是適應能力強,其廣泛的地理分佈歸功於它能夠承受低溫,無論是卵還是成蚊[21, 22]。 與埃及伊蚊相似,白紋伊蚊在白天飛行,在埃及伊蚊不存在或數量很少的情況下,白紋伊蚊的爆發次數有限,被認為是其中登革熱病毒的主要載體 [23, 24] .
疾病特徵(體徵和症狀)
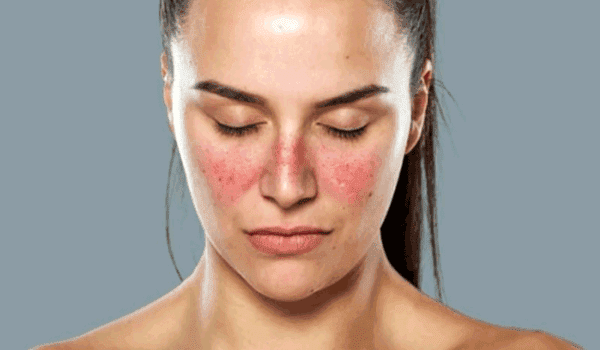
雖然大多數登革熱病例沒有症狀或可能伴有輕微症狀,但它表現為一種嚴重的流感樣疾病,影響嬰兒、幼兒和成人,但很少致命。 在 7-4 天的潛伏期和個體被受感染的蚊子叮咬之後,該疾病的症狀通常會持續 10-25 天 [25]。 世界衛生組織將登革熱分為以下兩大類:登革熱(有/無警告信號)和嚴重登革熱。 將登革熱分類為有或沒有警告信號,旨在幫助醫療從業者對需要住院的患者進行分類,確保護理並最大限度地降低更嚴重登革熱的風險 [XNUMX]。
登革熱
當一個人發高燒 (40°C/104°F) 並在發熱期(7-XNUMX 天)出現以下兩種症狀時,應懷疑登革熱:
- 劇烈頭痛
- 眼睛後面疼
- 肌肉和關節疼痛
- 噁心
- 嘔吐
- 腫大的腺體
- 皮疹
嚴重登革熱
患者通常在出現疾病症狀後的 3 至 7 天內進入所謂的危急期。 在關鍵期的24至48小時內,小部分患者可能出現症狀突然惡化。 這是患者體溫下降(低於 38°C/100°F)的階段,可能會出現與嚴重登革熱相關的警告信號。 嚴重的登革熱可導致血漿滲漏、液體積聚、呼吸急促、嚴重出血或器官衰竭等致命並發症。
以下是醫生應注意的警告信號:
- 腹部劇痛
- 持續嘔吐
- 呼吸急促
- 牙齦或鼻子出血
- 壓力
- 坐立不安
- 肝腫大
- 嘔吐物或糞便中有血。
如果患者在疾病的關鍵階段出現這些症狀,則有必要在24至48小時內對其進行密切監測,以便為他提供必要的醫療護理,以避免出現並發症和死亡的可能。 在恢復期也應繼續密切監測。
診斷
有幾種方法可用於診斷登革熱病毒感染。 不同診斷方法的應用取決於疾病症狀出現的時間。 應使用下述方法檢查在疾病發作的第一周內從患者身上採集的樣本。
病毒分離方法
在感染的最初幾天,可以從血液中分離出病毒。 有多種執行逆轉錄酶-PCR 測定的方法可供使用,並且是參考測試方法。 但是,執行這些測試需要專門的設備和人員培訓。
也可以通過測試病毒產生的蛋白質(稱為非結構蛋白 1)來檢測該病毒。為此目的,有商業生產的快速診斷測試,只需運行 20 分鐘即可確定結果,並且不需要專門的實驗室技術或設備。
血清學方法
酶聯免疫測定等血清學方法可以通過檢測抗登革熱抗體來確認近期或既往感染的存在。 IgM抗體在感染後3周可檢出,約XNUMX個月後仍可檢出,出現提示近期感染登革熱病毒。 IgG 抗體需要更長的時間才能在一定水平上形成,並在體內保留多年。 IgG 抗體的存在表明以前感染過登革熱病毒。
治療
登革熱沒有特定的治療方法。 患者應休息、喝足夠的水並就醫。 根據臨床症狀和其他情況,患者可能會被送回家或轉診到醫院接受治療,或者可能需要緊急治療或緊急轉診 [25]。
可以給予退熱藥和止痛藥等支持性治療,以控制肌肉酸痛、疼痛和發燒的症狀。
- 對乙酰氨基酚或撲熱息痛是治療這些症狀的最佳選擇。
- 您應該避免服用非甾體抗炎藥,例如布洛芬和阿司匹林。 這些抗炎藥通過稀釋血液中的血小板起作用,並且可能使這種具有出血可能性的疾病的預後惡化。
對於重症登革熱,由於對疾病的後果和階段有經驗的醫生和護士提供的醫療服務可以挽救生命——這種醫療服務在大多數國家將死亡率降至 1% 以下。
登革熱疫苗接種
第一種登革熱疫苗 Dengvaxia® (CYD-TDV) 由賽諾菲巴斯德疫苗實驗室開發,於 2015 年 20 月獲得許可,現已獲得監管批准,可在 2017 個國家/地區使用。 9 年 45 月,發表了另一項對接種疫苗時疫苗血清狀態的回顧性分析結果。 分析表明,與未接種疫苗的參與者相比,在首次接種疫苗時被發現呈血清陰性的試驗參與者亞組患重症登革熱和因登革熱住院的風險更大。 因此,CYD-TDV 疫苗的使用對像是生活在流行地區且過去至少感染過一次登革熱病毒的 XNUMX 至 XNUMX 歲人群。 正在評估幾種登革熱候選疫苗。
WHO對CYD-TDV疫苗的立場[26]
一份關於登革熱病毒的 WHO 立場文件(2018 年 26 月)[XNUMX] 指出,CYD-TDV 登革熱減毒活疫苗已在對先前感染登革熱病毒的個體(血清陽性個體)進行的臨床試驗中證明了有效性和安全性。 建議考慮將疫苗接種作為其登革熱計劃一部分的國家使用疫苗接種前篩查策略。 根據這一策略,這種疫苗的接種將僅限於有先前登革熱感染證據的人(基於過去的抗體測試或實驗室確認感染的文件)。 關於實施疫苗接種前分類策略的決定將涉及嚴格的國家級評估,包括考慮可用測試的敏感性和特異性、當地優先事項、國家特定的登革熱流行病學、發熱住院率和 CYD 疫苗的可負擔性。- TDV 和病例篩查測試都是。
疫苗接種應被視為綜合登革熱預防和控制戰略的一部分。 迫切需要堅持所有其他疾病預防措施,例如完善和維護良好的病媒控制措施。 個人,無論是否已接種疫苗,如出現類似登革熱的症狀,均應立即就醫。
風險因素
先前感染登革熱會增加個體發展為嚴重登革熱感染的可能性。
城市化(尤其是不受管制的城市化)與登革熱感染通過多種社會環境因素傳播有關:人口密度、人員流動性、可靠水資源的獲取、儲水實踐等。
社區對登革熱的接觸還取決於人們對登革熱的知識、態度和做法,以及社區中常規、可持續的病媒控制活動的實施情況。
因此,熱帶和亞熱帶地區的疾病風險會隨著氣候變化而變化和改變,病媒可能會適應新的環境和氣候條件。
疾病預防控制
如果您知道自己患有登革熱,請在患病的第一周注意避免進一步的蚊蟲叮咬。 那時病毒可能正在你的血液中循環,因此成為一種將病毒從不攜帶病毒的蚊子傳播給新昆蟲的方式,進而將它們傳播給其他人。
將疾病傳播到人類居住地的蚊子的繁殖地點與人類居住地的距離是登革熱感染最危險和最重要的因素之一。 目前,控製或預防登革熱病毒傳播的主要方法只有一種,那就是控制傳播這種疾病的蚊子。 以下是如何實現這一點:
- 採取以下措施預防蚊子滋生:
- 通過採取環境管理和改造措施,防止蚊子進入它們的產卵棲息地;
- 妥善處置固體廢物並清除可以收集水的人造棲息地;
- 每週蓋上、清空和清潔家用儲水容器;
- 在室外儲水容器中使用適當的殺蟲劑;
- 以下是防止蚊蟲叮咬的個人防護措施:
- 使用個人家居保護措施,例如紗窗、驅蟲劑、線圈和熏蒸器。 白天在室內和室外(例如在工作/上學時)都必須遵守這些措施,因為主要媒介蚊子在白天叮咬;
- 建議穿著盡量減少皮膚接觸蚊子的衣服;
- 社區參與:
- 向社區宣傳蚊媒疾病的危害;
- 與社區合作,加強個人參與和動員,以實現可持續的病媒控制;
- 有效監測蚊蟲和病毒:
- 應監測病媒流行率並進行有效監測,以確定病媒控制干預措施的有效性。
- 前瞻性監測蚊群中的病毒流行率,同時有效篩查前哨群;
- 病媒監測可以與臨床和環境監測相結合。
此外,許多國際合作者團體正在繼續快速開展研究,以尋找新工具和創新戰略,以促進全球努力阻止登革熱的傳播。 世衛組織鼓勵整合病媒管理方法,以實施可持續、有效和適合當地情況的病媒控制干預措施。